脊椎外科 治療対象疾患
- 頸椎症性脊髄症、頸椎症性神経根症、頚椎椎間板ヘルニア、頸椎症性筋萎縮症など
- 腰椎椎間板ヘルニア、腰部脊柱管狭窄症、変形性脊椎症、腰椎すべり症(変性すべり症、分離すべり症)など
- 成人脊柱変形に対する矯正手術、小児側弯症
- 後縦靱帯骨化症、黄色靱帯骨化症、頚椎前縦靱帯骨化症による嚥下障害など
- 転移性脊椎腫瘍、原発性脊椎腫瘍
- 神経鞘種、髄膜種、粘液乳頭状上位腫など
- 環軸椎後方固定術など
- 脊椎椎体骨折偽関節、骨折に起因する脊柱変形など
頚椎変性疾患
神経根症(腕から指への放散痛)のみの場合、手術以外の保存的治療で改善することが少なくありません。しかし、脊髄症状(歩きにくい、指が使いにくい、尿が出にくい、など)が持続あるいは進行する場合には、手術治療が望ましいです。手術治療には前方手術と後方手術があります。京都大学整形外科では脊椎専門医が、神経症状や患者さんの状況(年齢や性別、生活状況など)、画像所見(脊柱管径や病変範囲、脊椎の配列など)から個々の患者さんに最適な手術方法を選択して行います。
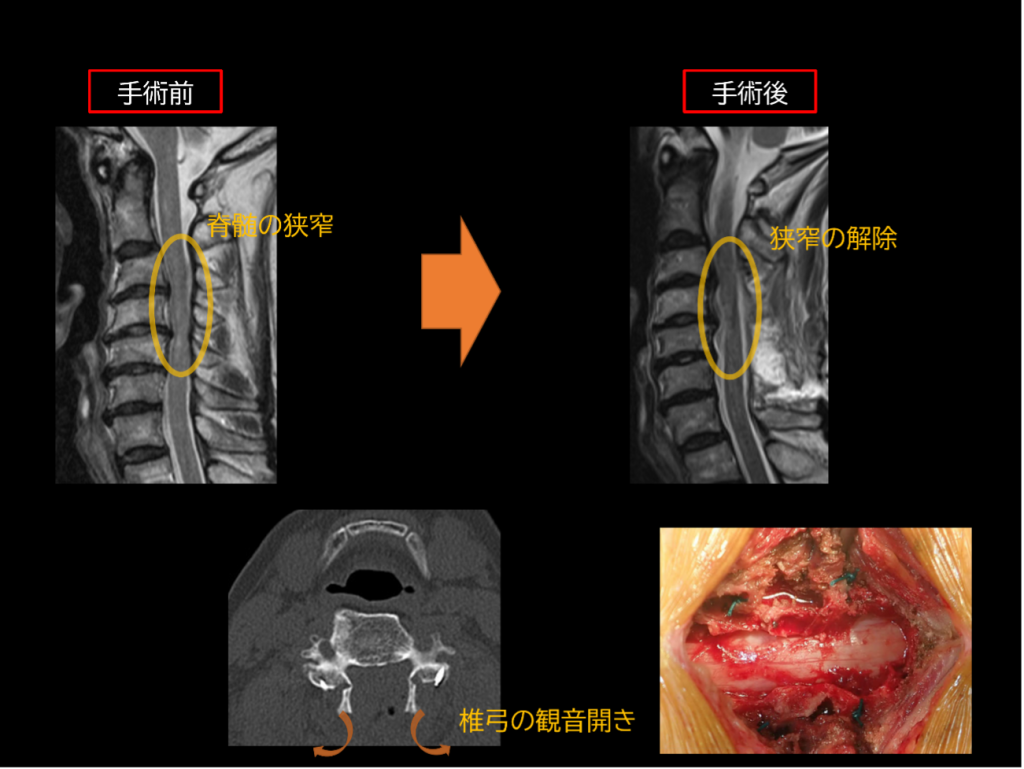
頚椎椎弓形成術
頚椎椎弓(頚椎の後ろの屋根)を観音開き式に拡大し、脊髄の圧迫を解除します。手術時間は2時間以内に終わることが多く、出血も100ml以下で、特別なことのない限り輸血も行いません。
当院の本手術の特徴として
京都大学関連で開発されたアンカー糸を使用して、安全に簡便に脊柱管を拡大します。
後頚部痛が残存しにくいように手術方法を工夫しています。
<代表症例>
60歳代男性。1ヶ月くらい前から両手のしびれとともに、細かいことがしにくくなった。歩行もやや不安定でした。手術後、症状が改善、手指の使いにくさや歩きにくさが改善し、2週間ほどで退院となりました。
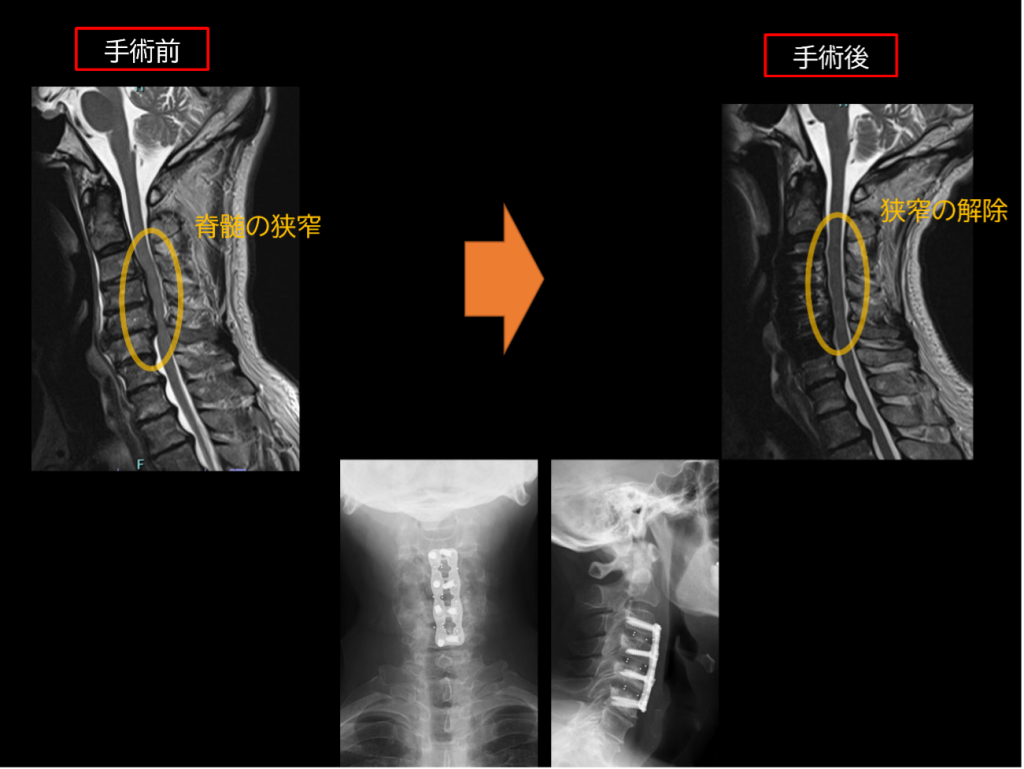
頚椎前方除圧固定術
頚部の前方より(のど側)から、椎間板や骨を削って神経の圧迫を取り除きます。椎間板や骨を削ったスペースは、チタン製やプラスチック製の専用の器具あるいは自分の骨を代替物として設置します。後方から摘出しにくい前方の病変を確実に摘出できる、筋肉の損傷が少なく痛みがすくないなどのメリットがあります。出血も多くは100ml以下で、特別なことのない限り輸血も行いません。
<症例>
60歳代男性。1ヶ月くらい前から両手のしびれとともに、細かいことがしにくくなった。歩行もやや不安定。手術後、症状が改善、手指の使いにくさや歩きにくさが改善し、2週間ほどで退院となりました。
腰椎変性疾患
腰椎椎間板ヘルニア、腰部脊柱管狭窄症、腰椎すべり症(変性すべり症、分離すべり症)
などがあります。
下肢痛(座位や立位・歩行などで強くなる神経痛など)や下肢のしびれ、腰痛(動作時)などを呈しますが、薬物や装具、物理療法(リハビリ)などの保存的治療で改善する場合が少なくありません。保存的治療でも改善しない強い下肢痛や歩行障害、筋力低下、排尿障害がある場合は手術を行います。
手術治療には大きく除圧術と(除圧)固定術にわかれます。京都大学整形外科では脊椎専門医が、症状や患者さんの状況(年齢や性別、生活状況など)、画像所見(脊柱管径や病変範囲、脊椎の配列など)から個々の患者さんに、なるべく低侵襲で長期間よりよい効果の見込まれる最適な手術方法を提案して行います。
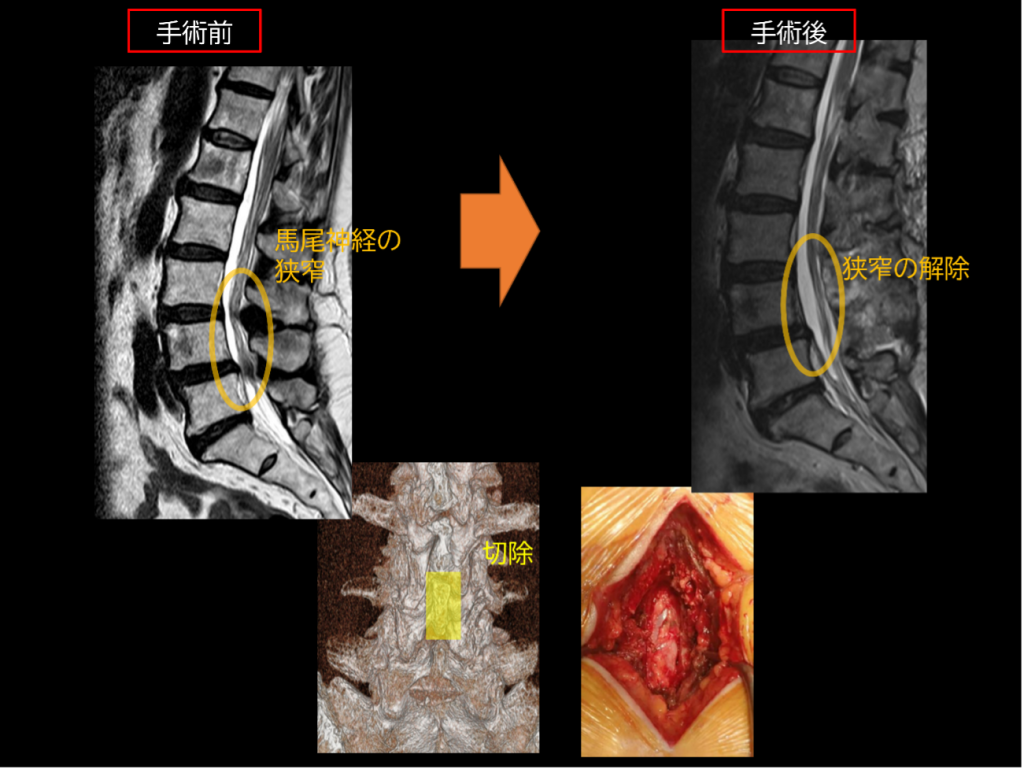
腰椎椎弓切除術
椎弓(腰椎の後ろの屋根)を切除して、神経の圧迫を取り除きます。比較的侵襲も小さく、治療効果が高いため、たくさんの方に行われています。
当院の本手術の特徴として
顕微鏡下棘突起縦割式椎弓切除術または顕微鏡下片側進入両側開窓術により正常組織をほぼ温存した神経除圧手術を行い、術後の痛みも軽減されています。安全に行えるように、手術操作の工夫を行っています。高齢者の方が多いため、侵襲が増えないように心がけています。
<症例>
80歳代女性。歩行すると両下肢痛が出現、次第に悪化した。200m程度の歩行で休憩したくなる。手術後10日で独歩退院、1時間程度の買い物が可能となった。
腰椎椎間板ヘルニアに対する髄核摘出術
多くの方が手術以外の保存治療で改善します。また、ブロック注射やコンドリアーゼ(ヘルニコア)の注入により症状の改善が見込めることもあります。これらの治療で効果がない、あるいは早期に痛みの改善を図る必要のある患者さんに手術を行っています。
手術治療には顕微鏡を用いて行なっております。
腰椎固定術
腰椎すべり症など脊椎に不安定性のある場合、腰椎椎弓切除術などの除圧術だけでは症状が取り切れない病変があったり、短期間のみしか治療効果が期待できない場合など腰椎固定術を行います。広く行われており、治療効果も高い手術です。L5/Sの固定が必要な症例や、大きなすべり症がみられる症例では、後方からの椎体間固定術を行なっています。スクリューを経皮的に挿入する低侵襲手術で行うこともあります。
<症例>
60歳代女性。2年前より腰痛あり、歩行すると左殿部痛があり5~10分歩くと休みたくなる。スーパーは常にカートを押して歩く。家事は台所にいすをおいて行っている。手術後2週間で退院し、1時間程度連続して歩けるようになりました。痛みのない生活が幸せとのことです。
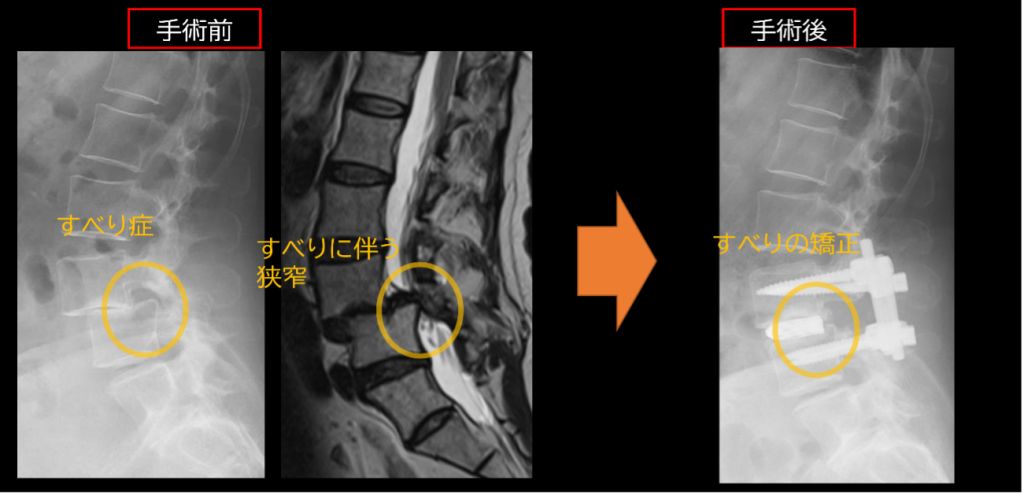
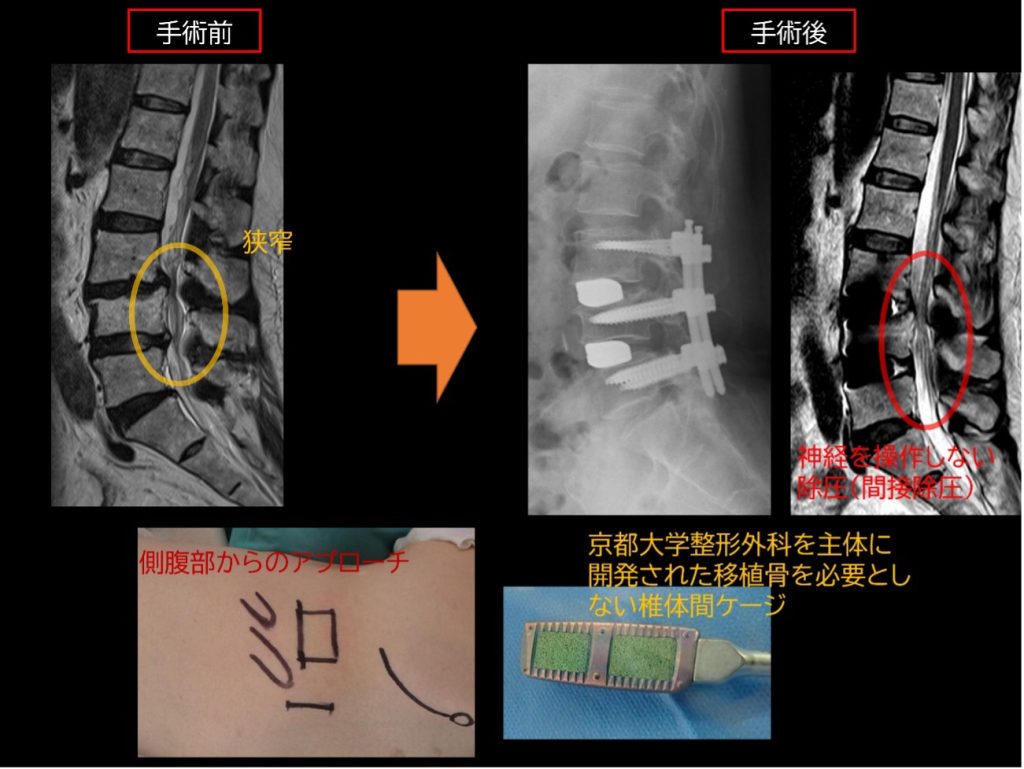
腰椎側方椎体間固定術 (OLIF, XLIF)
脊椎分野で近年革命的な進歩をもたらした手術方法です。これまで固定手術を行うには、後方の骨を削り、神経の圧迫を取り除き、その上で神経をよけて椎間板を切除し、スペーサーをいれて固定、脊椎の安定化を図る必要がありました。
腰椎側方椎体間固定術は、全く新しい手術手技で、骨を削って神経を露出する必要がなく、側腹部(脇腹)から脊椎に到達します。後方からでは、出血を伴うことのあった手術が、わずかな出血で行うことが出来るようになりました。また後方の脊柱起立筋群や椎間関節も温存し、神経組織を直接操作する必要もありません。側彎など腰椎の並びも戻りやすく、それに伴い間接的に神経の圧迫も解除されます。
当院の本手術の特徴として本術式の黎明期から本手術を行い、多数の症例の経験があるため、安全に行えます。当院と中部大学で開発された表面処理チタンの技術を用いた椎体間ケージを使用することがあります。他の部位から骨などを採取する必要がなく、非常に良好な成績が得られています。
※この手術はどこの医療機関でも行えるわけではなく、行える医師、医療機関に基準があります。
<症例>
80歳代女性。半年前から歩行時の右大腿の痛みがあり、20m程度の歩行で休みたくなる。手術後2週間で退院、1時間程度の連続歩行が可能となりました。
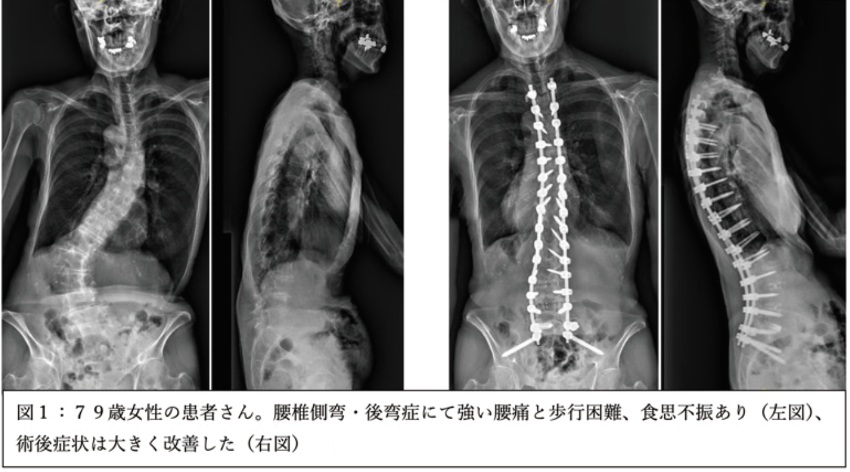
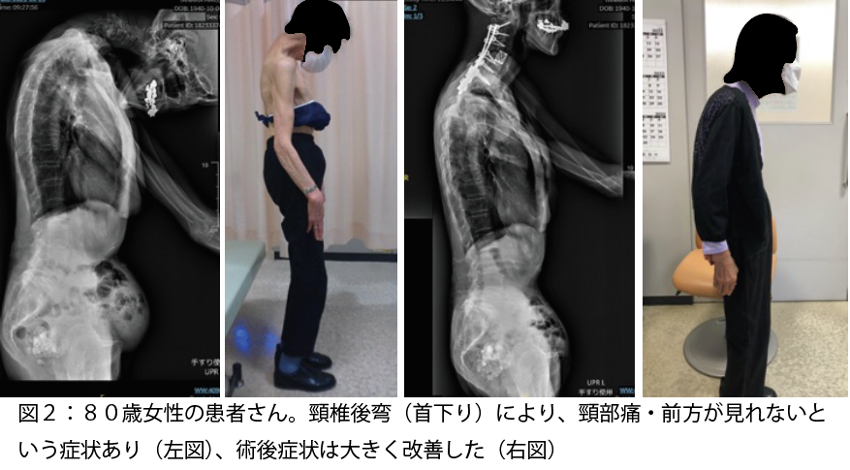
成人脊柱変形手術
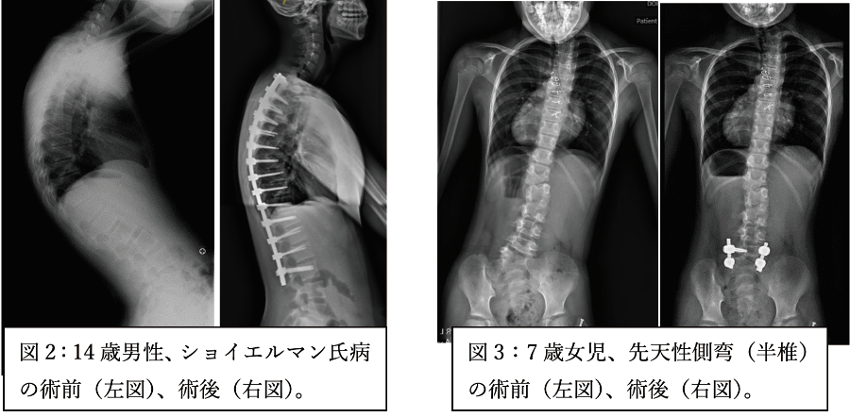
変性(加齢)による後弯症・側弯症をはじめとする成人の脊柱変形に対して矯正手術を行っています。低侵襲手術(側方椎体間固定:OLIFやXLIF、経皮的スクリュー固定)と積極的な骨切り術使い分け、患者さん一人一人の病態に適した手術を選択しています(図1)。また、頸椎の後弯変形(首さがり症)に対する手術治療も多く行っています(図2)。脊柱矯正手術後は生理的な脊椎の動きが失われるため、患者さんにとって好ましくない反面もあります。手術のメリットとデメリットを詳しく説明し、手術以外の治療(保存的加療)も関連施設と連携して積極的に行います。
小児脊柱変形
思春期特発性側弯症を中心とした小児の側弯症・後弯症に対する矯正手術を多く行っています(図1)。
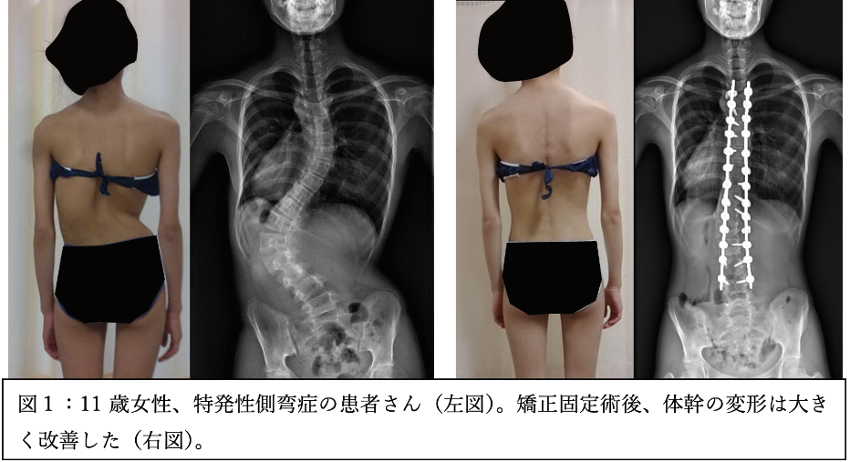
また、先天性側弯症、マルファン症候群や神経線維腫症1型などの症候性側弯症、ショイエルマン氏病などの稀な脊柱変形の手術まで広く行っています(図2,3)。脳性麻痺や筋ジストロフィーに伴う側弯症も関連施設(滋賀小児保健医療センター)と協力して積極的に治療を行っています。術中CTナビゲーションや神経モニタリングを駆使して安全正確な手術が行えるようにしています。心臓の手術後や神経筋疾患などのお子さんで脊柱矯正手術の周術期リスクが高い場合も、各診療科のエキスパート(小児循環器、小児神経、麻酔科)と連携し大学病院ならではのチーム医療で安全に手術が行える体制を整えています。
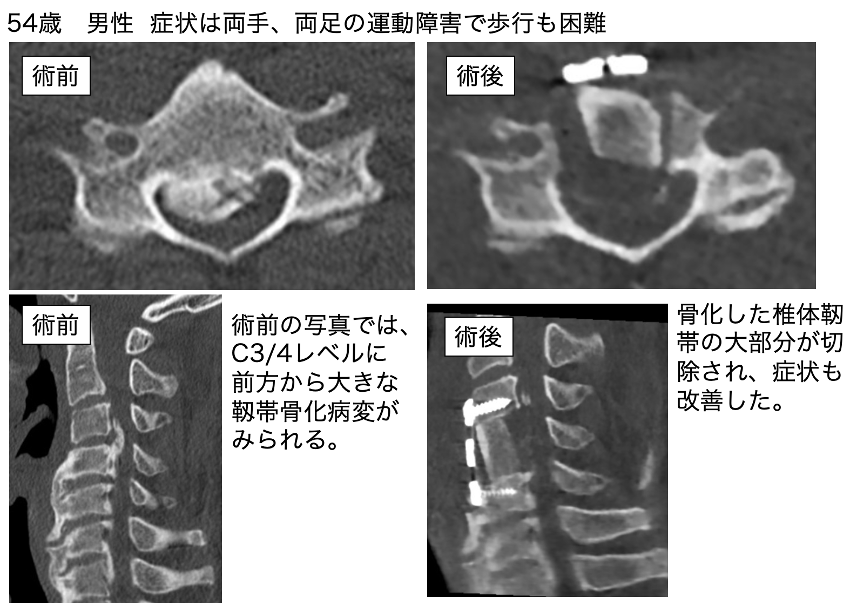
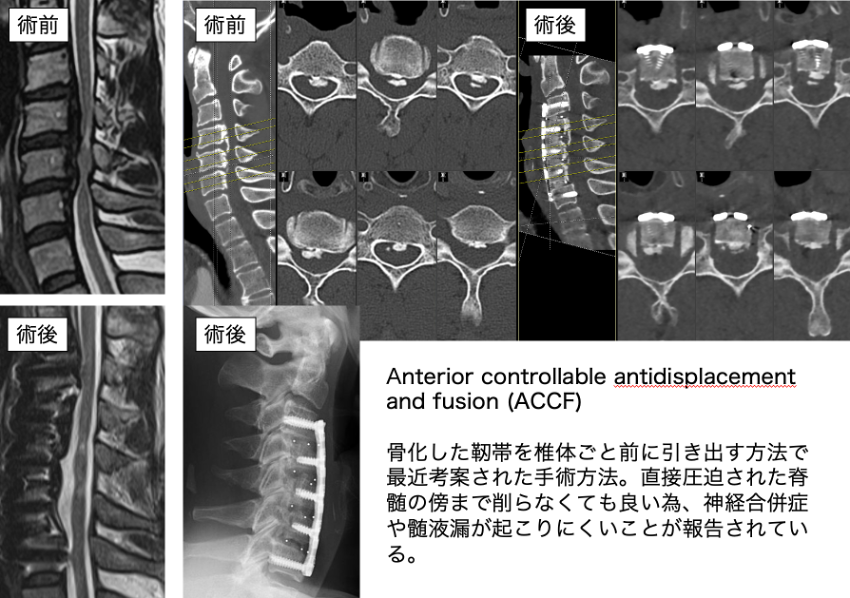
後縦靱帯骨化症(OPLL)
明らかな発症原因は不明ですが、脊髄の前側にある靱帯が骨化して大きくなることで脊髄を圧迫し、進行すると両手足のしびれや麻痺が生じます。緩徐に進行することが多く、症状が出た時には脊髄の圧迫がかなり強い場合が見られます。脊髄の圧迫が強くなってから診断されることの為か、手術合併症(神経症状の悪化など)の発生頻度も比較的高い難しい手術です。
当院では患者さんの年齢や状態に応じて、頚椎であれば、後方からの除圧または除圧固定、そして前方からの除圧固定術や骨化巣の浮上術を行なっています。胸椎は特に合併症が多く見られることから、多くは後方からの除圧固定術が選択されます。症状の改善が見られない場合には、後方からの追加除圧や、胸の前側からの除圧術を追加することもあります。
脊椎腫瘍
転移性脊椎腫瘍 最も患者さんの数が多い疾患になります。転移しやすい腫瘍としては肺癌、前立腺癌、乳癌が有名です。乳癌や前立腺癌は放射線やホルモン療法が有効なことが多く、早期にみつかれば手術が不要ですが、未治療で脊椎に転移して初めて見つかることもあり手術が必要なことがあります。転移性脊椎腫瘍の治療は癌の治療科と緊密な連携が必要となるため、京大病院で癌の治療を行っているか、癌を治療してもらっている病院と緊密な連携がとれることが治療の原則となります。治療は、癌を治すことを目的とする根治的手術と、神経の保護や脊椎の安定性の確保を目的とする姑息的手術に大別されます。急に麻痺が生じた時や、根治が難しい場合は姑息的手術を、また根治や長期の生命予後が期待される場合には根治的手術が選択されます。
京都大学整形外科ではいずれの手術も豊富な経験があります。
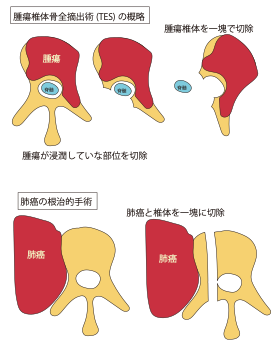
根治的手術 腫瘍脊椎骨全摘出術(TES)と呼ばれ、腫瘍が浸潤した脊椎を丸ごと取り去る手術となります。図のように、腫瘍が浸潤していない部分をまず切除することで、腫瘍を一塊で摘出します。また肺癌が脊椎に浸潤していて手術不能と診断された方でも、呼吸器外科と合同で根治手術を行なっております。
根治的手術の対象疾患
- 腎癌や甲状腺癌など、腫瘍を減らすことで長期予後が期待できる腫瘍
- その他の癌で、すでに治療されており、脊椎1箇所にしか腫瘍がない場合
- 脊椎原発悪性腫瘍(骨肉腫、軟骨肉腫、脊索腫など)
- 脊椎原発良性腫瘍(骨巨細胞腫、軟骨芽細胞腫、一部の血管腫など再発しやすい腫瘍)
根治的手術の対象にならない場合
- リンパ腫や骨髄腫、白血病などの腫瘍
- 肺癌や胃癌、肝臓癌など悪性度が高く、他の部位に転移がある場合
- 高齢者や身体が弱っていて手術に耐えられない場合
TESが適応になるかどうかは個別に判断を要する場合が多く、紹介状とともに外来受診していただければご説明いたします。
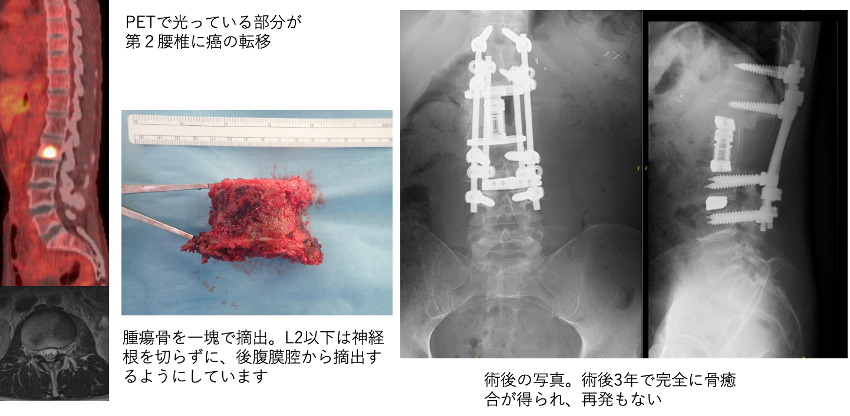
代表的な症例
食道癌脊椎転移(L2)
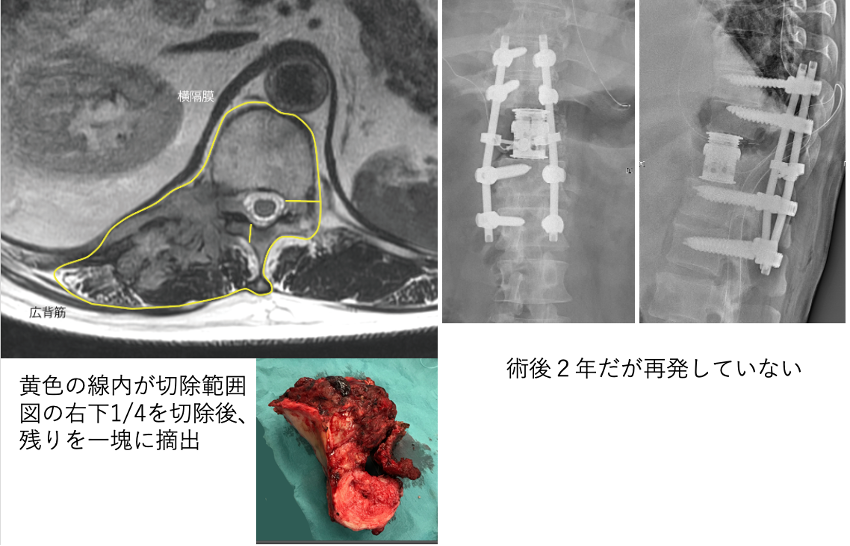
腎癌脊椎転移(T11)
脊髄腫瘍
主に腰椎レベルにできる馬尾腫瘍や粘液乳頭状上衣腫、そして、頚椎胸椎レベルにできる、神経鞘腫や髄膜種の治療を行なっています。脊髄髄内腫瘍や、脊髄血管奇形の治療はしておりません。
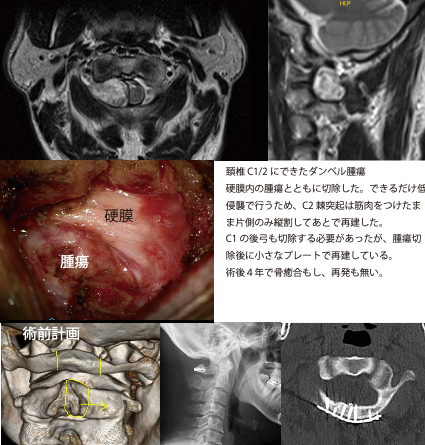
神経鞘腫
神経線維に取り巻くミエリンという部分が腫瘍化したもので、比較的頻度が高いです。良性腫瘍であり、完全に摘出すれば再発することはほぼありません。ダンベル腫瘍と呼ばれ、頚椎の大きな腫瘍で前方の椎骨動脈を巻き込んでいる場合には、後方部分のみの切除にとどめ、経過観察することが多いですが、取り残した前方が大きくなり再手術となる症例はあまりありません。
髄膜腫
硬膜から発生する腫瘍で、大部分は良性腫瘍です。長期的には再発しやすいことがわかっており、発生硬膜の切除を基本としています。高齢者の場合などでは、切除後に硬膜の焼灼にとどめて、合併症の発生を抑える場合もあります。
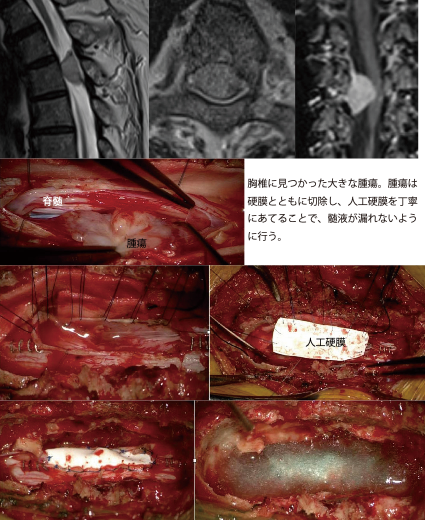
粘液乳頭状上位腫
終糸から発生し、良性腫瘍ですが、取り残しがあると再発しやすい腫瘍で、まれに硬膜内で播腫が生じることがあります。術前に神経鞘腫と完全に区別することは難しいですが、疑われしい場合には一塊の切除を行うようにしています。明らかな取り残しがある場合には局所放射線治療が薦められます。
関節リウマチ
関節リウマチは手指や足趾、膝など関節に障害を来すことが多いですが、脊椎に病変が及ぶことがあります。代表的なものは、頚椎病変で、頚椎の1番目(環椎)と2番目(軸椎)が不安定になる環軸関節亜脱臼、進行すると垂直脱臼、軸椎以下の中下位頚椎亜脱臼があります。また、関節リウマチの患者さんは骨粗鬆症を合併しやすく、椎体骨折が多かったり、最近では側彎や後彎(腰曲がり)も起きやすいことが分かってきました。
関節リウマチ患者さんは免疫抑制剤など多数の薬剤を使用していること、他の関節にも病変を持っていること、骨粗鬆症を合併していることが多いことから専門の治療が必要です。
頚椎病変
近年関節リウマチの治療の進歩に伴い、その発症頻度は減り、進行のスピードが遅くなってきました。ただし、これをお持ちの患者さんは定期的に経過観察が必要であると共に、手足の動かしにくさ、歩行のしづらさ、後頭部痛などの症状が出てきたときには手術が必要です。画像上、不安定性が強く、今後麻痺などが懸念される場合も早めに手術が薦められることがあります。
高度の専門性を必要とする分野で、京都大学整形外科ではこれらの病態に精通した医師が、京都大学リウマチセンターと連携して治療を行っています。
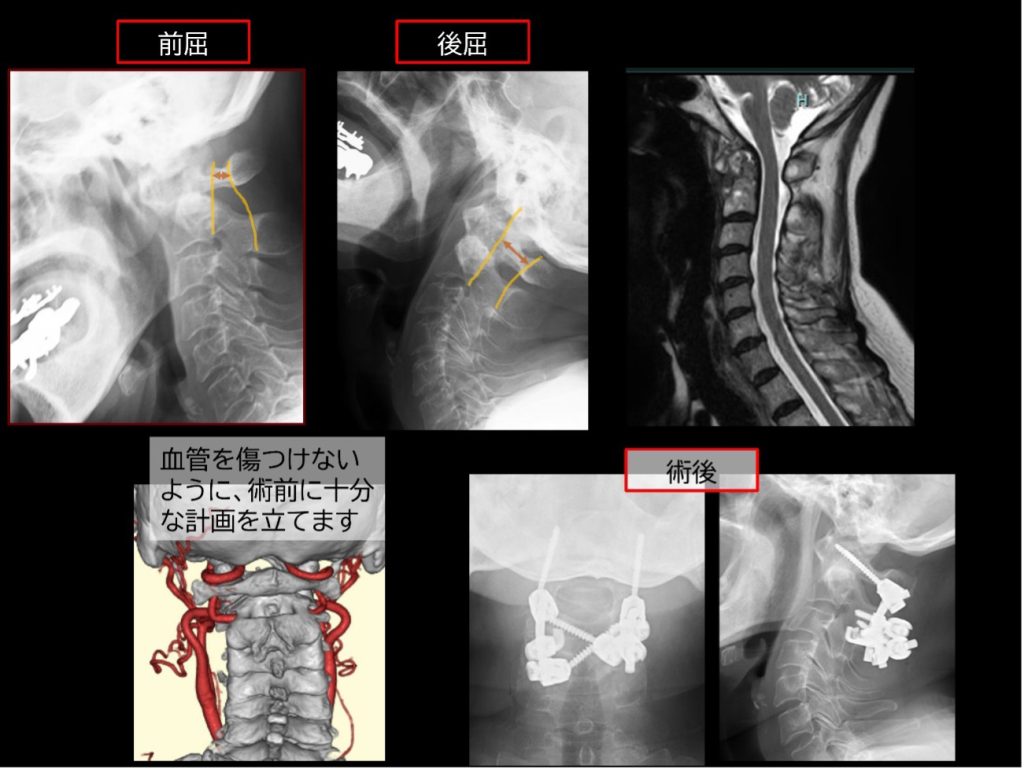
環軸椎後方固定術
頚椎と軸椎をスクリューで固定、腸骨を移植して安定化をはかります。
当院の本手術の特徴として本来出血の多い場所ですが、手術方法を工夫してあまり出血のでないように手術を行っています。血管などのバリエーションが多く以前は危険な手術でした。現在ではナビゲーションを使用し安全に行えています。
<症例>
70歳代女性。関節リウマチ罹患15年。頚部痛と手指の動かしにくさがあり、受診されました。第1頚椎と第2頚椎に不安定性を認めました。第1頚椎と第2頚椎の固定術を行い、症状が改善しました。
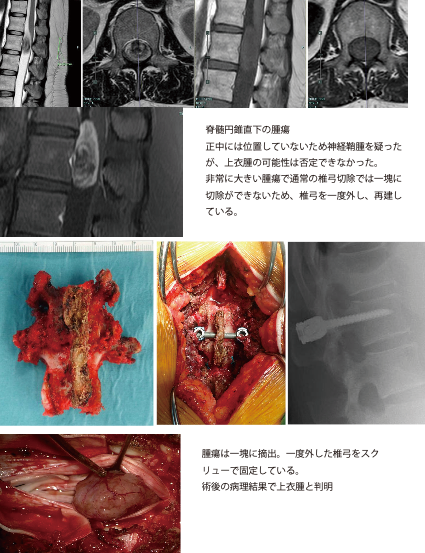
腰椎病変
腰椎変性の項目をご覧ください。一般の方に準じて手術を行っています。関節リウマチ患者さんは骨粗鬆症、サルコペニア、四肢関節障害などをお持ちのことがあります。また薬剤、内蔵機能に応じて、適切な手術選択を行っています。
骨粗鬆症
骨粗鬆症になっても痛みがないのが普通です。ただし、転倒などちょっとしたことで骨折しやすくなります。脊椎の椎体骨折(圧迫骨折)は多い骨折の1つです。
骨折を予防するための薬物治療は、お近くのかかりつけ医の先生に薬物を処方、投与してもらったり、検査してもらったりと連携して行うことが多いです。特殊な病態の場合は当院で薬物治療を行うこともあります。
脊椎の骨粗鬆症性骨折では主に以下の様なものを扱っています
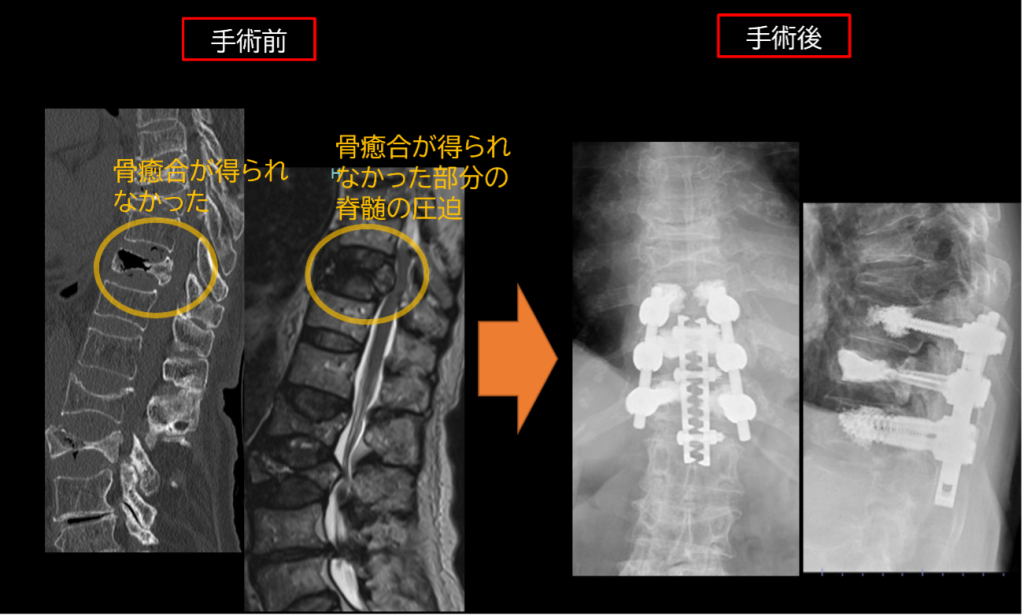
脊椎椎体骨折および偽関節
脊椎椎体骨折は多くの方で、コルセットなどの装具療法で治癒が得られます。十分にコルセットなどの保存的治療を行ったが骨癒合が得られず痛みの残った方、椎体後壁に大きな損傷があったり、脊髄を圧迫して麻痺の出現した方は手術の適応となります。近年ではMRIで、骨癒合が得られやすいか予測できるようになったため、そのような方にも手術をおすすめすることがあります。
経皮的バルーン椎体後弯矯正術(BKP)
骨粗鬆症による椎体椎体骨折に主に用いられる手術で最近行われるようになった最新の治療です。コルセットを使用しても、体動時の痛みが頑固に持続している場合などに手術治療を行います。5mm程度の筒を骨折した椎体に挿入して、風船を筒の中から通して骨折椎体内で膨らませ、形成された空間に骨セメントを注入して、骨折した椎体を安定化させます。寝返りや寝起きなどの痛みの大部分が改善します。
※この手術はどこの医療機関でも行えるわけではなく、行える医師、医療機関に基準があります。また、比較的短時間で終わる侵襲の小さい手術であることから、他院と連携して行うことの多い手術です。
<症例>
70歳代女性。自宅で転倒し、第12胸椎、第3腰椎の圧迫骨折を近医で指摘された。コルセットにより治癒をはかるも、4ヶ月たっても改善得られないため受診した。手術施行、3日目に退院となりました。腰痛は半分以下となりました。
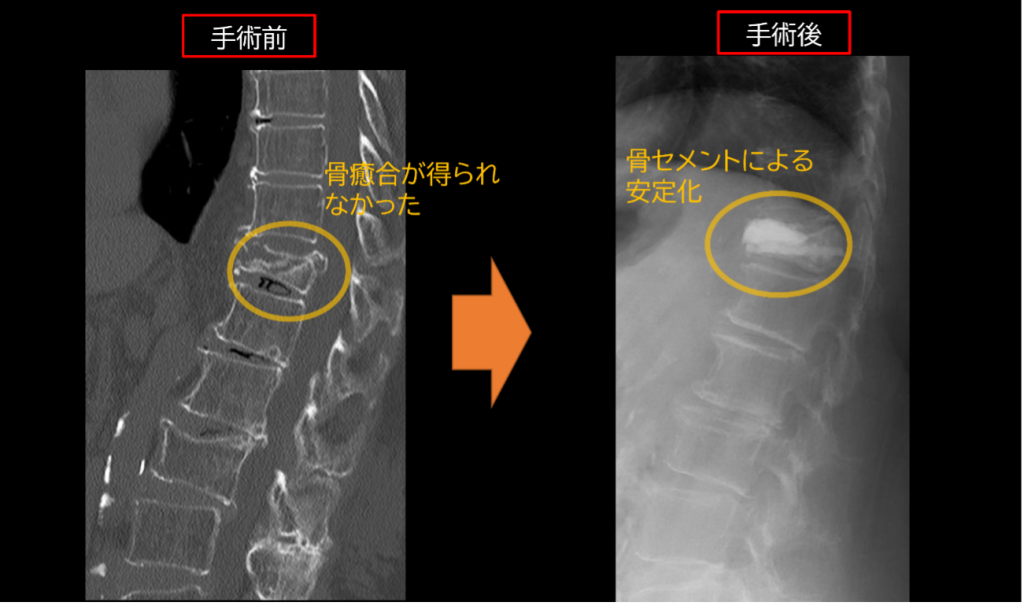
後方固定術
保存治療で改善の得られやすい椎体骨折ですが、脊髄を圧迫して下肢や排尿・排便の麻痺を来すことがあります。この場合、不安定な脊椎を安定化させる必要があり、固定術を併用します。
当院の本手術の特徴として
高齢者でも安全に行えるように低侵襲性に配慮しています。骨粗鬆症の骨はとても柔らかく、スクリューなどが十分効かなく、手術後トラブルとなることが多いのですが、当院では術前の綿密な設計、セメント併用スクリューなどの工夫を行っています。
<症例>
80歳女性。ここ1年で複数の転倒歴がある。以前は屋内で歩行できていたが次第に膝折れして歩行できなくなり受診した。第12胸椎椎体骨折があり、偽関節化し、それが脊髄を圧迫していた。手術を行い、リハビリ専門病院でのリハビリを施行、杖歩行が再度可能となりました。
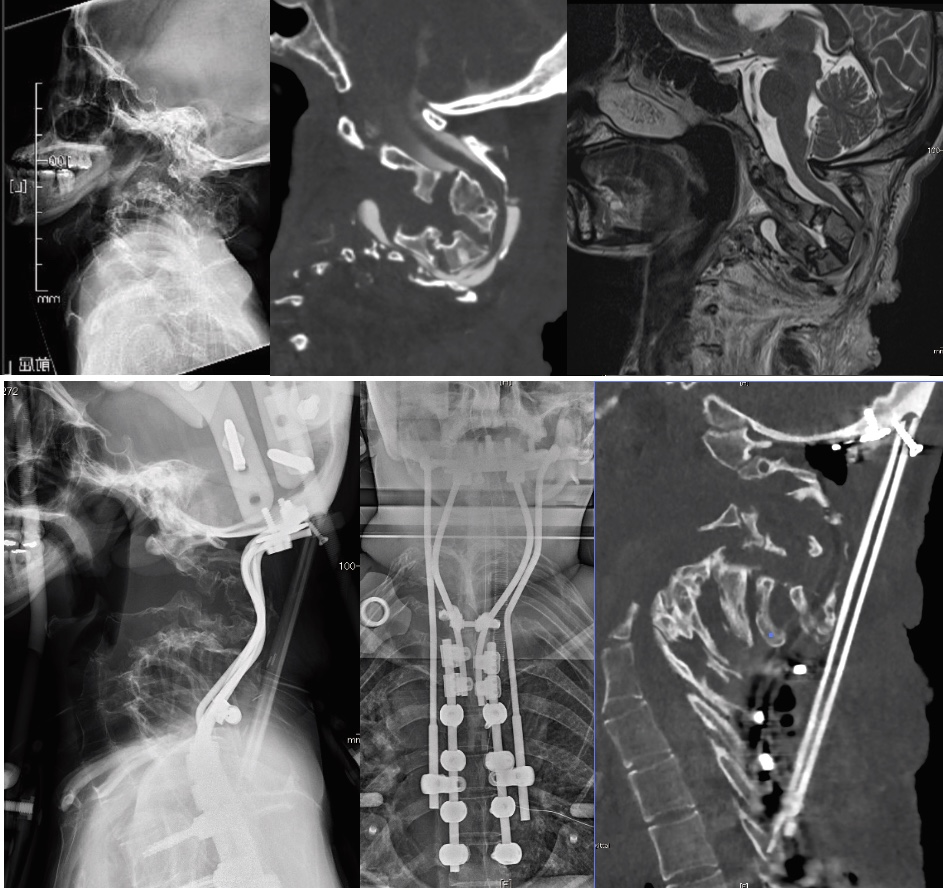
その他高難度手術
神経線維腫症1型などによる脊柱病変の治療や骨盤仙骨悪性腫瘍の再建など、困難な症例にも真摯に向き合うようにしております。
神経線維腫症1型による著しい頚椎変形で四肢麻痺になった症例
手術を行い独歩可能となった
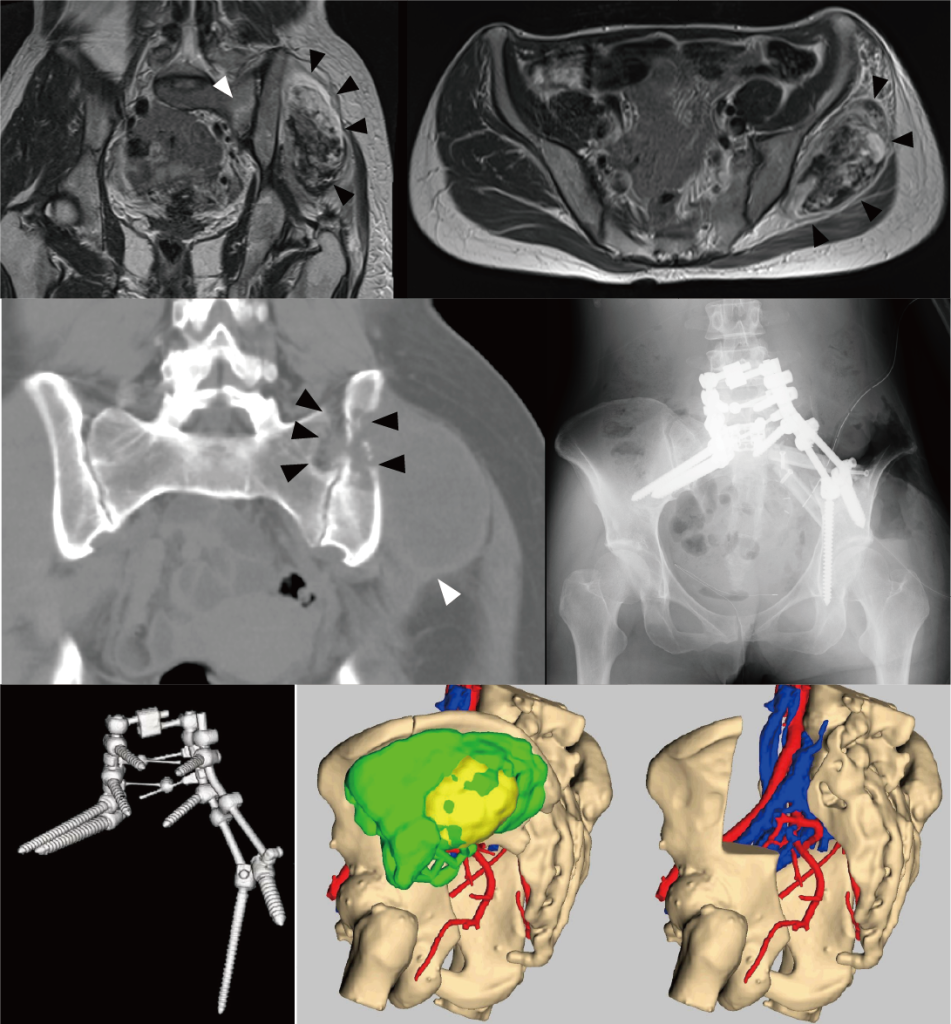
骨盤仙骨悪性腫瘍
腫瘍広範切除後に骨盤再建を行なっている。術後8年で再発なし。